睡眠時無呼吸症候群(SAS)とは
 睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が止まる「無呼吸」や、呼吸の回数が減る「低呼吸」を繰り返す病気です。
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が止まる「無呼吸」や、呼吸の回数が減る「低呼吸」を繰り返す病気です。
これらの状態が続くと、血液中の酸素濃度が大きく低下し、脳を含む全身が酸素不足に陥ります。無呼吸の際には胸腔内の圧力が下がるため心臓に負担がかかり、また無呼吸時には脳が覚醒することで交感神経が活性化し、血圧が上昇することで心臓や血管への負担も増加します。さらに、睡眠が断続的に妨げられることで慢性的な睡眠不足となり、日中の強い眠気や集中力の低下などの問題が生じます。
日本では、潜在的に睡眠時無呼吸症候群を抱えている方が300-900万人いると推定されています。この病気は高血圧や糖尿病などの生活習慣病と合併することも多く、放置すると心疾患や脳血管疾患などの深刻な病気を引き起こす可能性が高まり、将来的な健康に大きな影響を及ぼす恐れがあります。
睡眠時無呼吸の症状
(寝ているとき・起きたとき・日中)
寝ているとき
- いびきが大きいと言われた
- 呼吸が止まる、またはむせる
- 息苦しい
- 寝相が悪い
- 寝汗が多い
起きたとき
- 頭痛
- 口の中が乾いている
- きちんと寝ても疲労がとれない
- 熟睡した感覚がない
- 体が重たく感じる
日中
- 眠気がひどい
- 倦怠感がある
- 集中力・記憶力が低下した
- 常に疲れているように感じる
- 居眠りによって支障をきたす(例:交通事故を起こしそうになった など)
睡眠時無呼吸症候群(SAS)
の検査
日中の眠気の程度を自己評価する「エプワース眠気尺度」があります。さらに、より詳細な診断を希望する場合には、「簡易睡眠ポリグラフィー(簡易検査)」や「終夜睡眠ポリグラフ検査(PSG)」があります。簡易検査・PSGのどちらの検査もご自宅で行えるため、医療機関への宿泊は不要です。
エプワース眠気尺度
(ESS:Epworth Sleepiness Scale)
エプワース眠気尺度は、主観的な眠気のレベルを判断できる指標であり、睡眠障害の可能性を把握するための参考指標として有用とされています。以下の表を参照しながら、各生活シーンにおける眠気の程度を0~3点で評価し、合計点を計算してください。
判断基準としては、合計点が11点以上の場合は、過度の眠気が示唆されるため、睡眠時無呼吸症候群の可能性があります。11点以上の方は医療機関での受診をお勧めします。
以下のようなシチュエーションにおいて、眠気の有無やその程度を確認します。各項目について、次の4つの評価基準に従って点数を付けてください。
眠ってしまうことはない:0点
時々眠ってしまう:1点
しばしば眠ってしまう:2点
大体いつも眠ってしまう:3点
| 状況・動き | 点数 | |||
|---|---|---|---|---|
| 座って読書している時 | 0 | 1 | 2 | 3 |
| テレビを見ている時 | 0 | 1 | 2 | 3 |
| 会議や映画館など、大勢の人がいる場所で座っている時 | 0 | 1 | 2 | 3 |
| 他人の運転する車に乗っている時(1時間以内) | 0 | 1 | 2 | 3 |
| 午後に横になって休憩している時 | 0 | 1 | 2 | 3 |
| 座って誰かと話している時 | 0 | 1 | 2 | 3 |
| 昼食後(アルコールなし)静かに座っている時 | 0 | 1 | 2 | 3 |
| 車の運転中、渋滞などで数分間停止している時 | 0 | 1 | 2 | 3 |
簡易睡眠ポリグラフィー(簡易検査)
診察にて睡眠時無呼吸症候群の可能性を疑われた場合に行う検査です。就寝時に顔・胸・手にセンサーを着けていただき、睡眠中の呼吸状態や血中酸素濃度を記録します。検査終了後は、装置に記録されたデータを専門機関で分析し、診断に活用します。
睡眠時無呼吸症候群の初期評価に適しており、結果によっては次の「終夜睡眠ポリグラフィー(PSG)」が必要となる場合があります。
終夜睡眠ポリグラフ検査(PSG)
終夜睡眠ポリグラフフィー(PSG)とは、睡眠時無呼吸症候群の診断において最も精度の高い方法とされています。この検査では、呼吸運動や血中酸素濃度に加えて、脳波、眼球運動、いびきの状態など、多岐にわたる生理的データが同時に測定できます。診断の確定や治療方針の決定に役立ちます。
簡易検査・PSGのどちらの検査もご自宅で行えるため、医療機関への宿泊は不要です。
これらの検査では、AHI(Apnea Hypopnea Index:無呼吸低呼吸指数)という指標を用いて、睡眠時無呼吸症候群の重症度を判断します。AHIは、睡眠中の1時間あたりに発生する無呼吸および低呼吸の平均回数を示すものです。
| 正常 | 軽症 | 中等度 | 重症 | |
| AHIの数値 |
0~4 |
5~14 | 15~29 | 30~ |
|---|
睡眠時無呼吸症候群(SAS)
の治療
CPAP療法
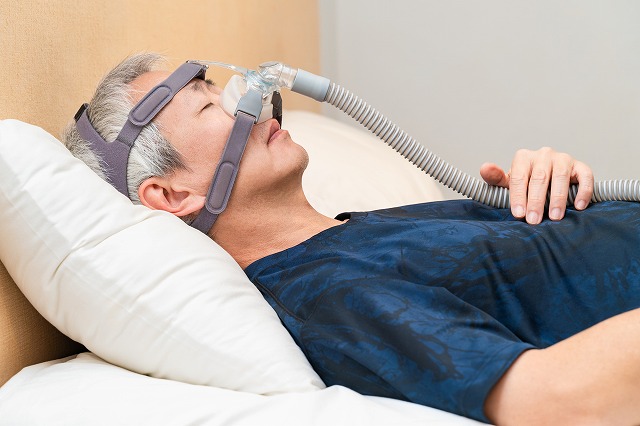 CPAP療法とは、気道を確保するための治療法です。具体的には、睡眠中に適切な圧力の空気を送り出すマスクを装着し、持続的に陽圧をかけることで、気道の閉塞を防ぎます。この持続陽圧呼吸療法により、無呼吸や低呼吸の発生を抑えることができます。CPAP装置はご自宅で使用することができ、日常生活に支障なく継続的な治療が可能です。
CPAP療法とは、気道を確保するための治療法です。具体的には、睡眠中に適切な圧力の空気を送り出すマスクを装着し、持続的に陽圧をかけることで、気道の閉塞を防ぎます。この持続陽圧呼吸療法により、無呼吸や低呼吸の発生を抑えることができます。CPAP装置はご自宅で使用することができ、日常生活に支障なく継続的な治療が可能です。
この治療を行うことで、日中の強い眠気や集中力の低下といった症状が改善されるほか、心疾患や脳血管疾患、高血圧・糖尿病などの生活習慣病の進行を抑える効果があることも報告されています。現在、日本をはじめ欧米でも、閉塞性睡眠時無呼吸症候群(OSAS)の治療法としてCPAP療法が主流とされています。
診察の流れ
保険診療による一般的な診察の流れは、以下の通りです。
Step1.問診
まず初めに、問診を行い、自覚症状などをお聞きします。
Step2.簡易検査
必要に応じて簡易検査を行います。ご自宅へ検査機器を郵送し、就寝時に顔・胸・手にセンサーを装着し、睡眠中の呼吸状態や血中酸素濃度などを記録していただきます。検査後は検査機器を郵送で返却頂きます。
Step3.再評価
検査機器に記録されたデータをもとに、1時間あたりの無呼吸・低呼吸の平均回数を示すAHI(Apnea Hypopnea Index:無呼吸低呼吸指数)を分析し、診断を行います。検査結果により、PSGによる精密な評価をお勧めする場合や、CPAP治療をお勧めする場合があります。PSGによる精密な評価も、簡易検査同様に自宅への検査機器の郵送で行えます。
| AHI数値 | 20以下 | CPAP療法以外の方法を提案します。 |
|---|---|---|
| 20~39 | 終夜睡眠ポリグラフィー検査(PSG)を実施し、その結果を踏まえてCPAP療法の適応を判断します。 | |
| 40以上 | CPAP療法の導入が適していると診断します。 |
その他の治療
生活習慣改善
特に肥満はOSASの主要な原因の1つとされており、カロリーコントロールや定期的な運動による体重管理が重要です。また、飲酒は就寝時に筋肉を弛緩させる作用があり、気道の閉塞を引き起こしやすくなるため、無呼吸や低呼吸を誘発する可能性があります。そのため、飲酒はできるだけ控えることが推奨されます。
さらに、仰向けで寝ると気道が塞がれるリスクが高まります。横向きで寝るなど、睡眠時の姿勢にも注意を払うことが有効です。
マウスピース装着
専用のマウスピースを就寝時に顎に装着することで、気道を広げて閉塞を防ぎます。なお、マウスピースは歯科医院にてオーダーメイドで作成する必要があり、全ての患者様に適応できるわけではありません。
物忘れの原因は
睡眠時無呼吸症候群(SAS)?
 睡眠時無呼吸症候群(SAS)は、単なるいびきや日中の眠気だけでなく、記憶障害や認知症のリスクとも深く関わる疾患です。SASの主な症状である睡眠中の低酸素状態や頻繁な覚醒は、脳の神経細胞に負担をかけ、記憶力の低下や注意力の散漫、実行機能の障害など、さまざまな認知機能に影響を与えることが報告されています。
睡眠時無呼吸症候群(SAS)は、単なるいびきや日中の眠気だけでなく、記憶障害や認知症のリスクとも深く関わる疾患です。SASの主な症状である睡眠中の低酸素状態や頻繁な覚醒は、脳の神経細胞に負担をかけ、記憶力の低下や注意力の散漫、実行機能の障害など、さまざまな認知機能に影響を与えることが報告されています。
実際の研究でも、中等度から重度のSAS患者の約55%に軽度認知障害(MCI)が認められ、SASとアルツハイマー型認知症の関連性も指摘されています。SASを持つ人は、認知症を発症するリスクが最大1.4倍に高まるという調査結果もあり、特に高齢者では物忘れの症状が顕著になりやすい傾向があります。
なぜSASで物忘れが起こるのか?
SASによる物忘れの背景には、夜間の低酸素状態と睡眠の分断が主な要因として挙げられます。睡眠中に呼吸が止まると脳への酸素供給が断たれ、記憶を司る海馬や前頭前野といった部位に損傷が生じることがあります。このような状態が毎晩繰り返されることで、脳の働きが徐々に低下していくのです。
また、SASによって脳内の老廃物の排出機能が低下し、アルツハイマー病の原因物質であるアミロイドβが蓄積しやすくなるとも考えられています。さらに、慢性的な酸化ストレスや炎症、高血圧・動脈硬化の進行によって脳血管が損傷されると、血管性認知症のリスクも上昇します。
CPAP治療で認知機能は改善できる?
SASの治療法として広く行われているのがCPAP(シーパップ)療法です。この治療では、就寝中に気道へ一定の空気圧を送り込むことで、気道の閉塞を防ぎ、無呼吸を防止します。CPAPによって夜間の酸素不足や睡眠の中断が解消されると、日中の眠気や集中力の低下が改善し、認知機能も回復傾向を示すケースが多く報告されています。
複数の臨床研究によれば、CPAP治療を継続したSAS患者では、言語記憶・作業記憶・視空間認知といった領域で機能改善が見られたとされています。また、認知機能の低下を防ぐだけでなく、既に軽度認知障害(MCI)や初期の認知症を抱えている患者においても、症状の進行を遅らせる可能性が示されています。
物忘れの陰にSASが潜んでいる可能性も
物忘れや認知機能の低下を感じたとき、その原因が睡眠時無呼吸症候群にあることは意外と見過ごされがちです。しかし、SASを早期に発見し、適切に治療することで、脳への負担を軽減し、認知症の予防にもつながる可能性があります。特に高齢者や日中の眠気に悩まされている方は、SASの検査・治療を検討する価値があります。睡眠の質を見直すことが、記憶力の維持や健康な脳機能を守る第一歩になるでしょう。
睡眠時無呼吸症候群
の合併症
心臓病
冠動脈が狭窄した患者様を対象にした追跡調査では、睡眠時無呼吸症候群(SAS)を併発している場合、心血管のさらなる狭窄や閉塞が生じるリスクが高まることが報告されています。これは、SASが冠動脈の血流悪化を引き起こしやすく、術後の経過にも悪影響を及ぼす可能性があることを示しています。
脳血管障害
脳血管障害を発症した患者様を対象にした3年間の追跡調査により、重度の睡眠時無呼吸症候群(SAS)を併発している場合、脳卒中や脳梗塞の再発リスクが3倍以上に高まるという報告もあります。
高血圧
日本で実施された大規模調査により、高血圧のある方は睡眠時無呼吸症候群(SAS)を発症する可能性が高いことが明らかになっています。さらに、SAS自体が高血圧の新たな発症リスクとなるだけでなく、進行に影響を与える可能性も報告されています。











